Ludzki wirus niedoboru odporności
Ludzki wirus niedoboru odporności, ludzki wirus upośledzenia odporności, HIV (ang. human immunodeficiency virus) – wirus z rodzaju lentiwirusów, z rodziny retrowirusów, wywołujący AIDS. Dotychczas poznano dwa jego typy: HIV-1 i HIV-2.
Wirus ten atakuje głównie pomocnicze limfocyty T. Wiriony mają kulisty kształt i pokryte są otoczką lipidową, zawierającą liczne białka (glikoproteiny: gp120 w HIV-1 i HIV-2 oraz gp41 w HIV-1 i gp36 w HIV-2). Pod osłonką znajduje się płaszcz białkowy, czyli kapsyd, kryjący materiał genetyczny wirusa (RNA) oraz enzymy (odwrotną transkryptazę, integrazę).
Budowa
Wirus HIV zbudowany jest z genomu otoczonego kapsydem, a następnie osłonką lipidową, zawierającą glikoproteiny. Genom stanowią dwie takie same nici RNA o dodatniej polarności, które są połączone ze sobą w pobliżu swych 5' końców[2]. Zawierają one następujące geny:
- gag, kodujący białka strukturalne
- pol, kodujący odwrotną transkryptazę i proteazę HIV
- env, kodujący glikoproteiny osłonki lipidowej
- geny regulacyjne.
Epidemiologia
Na świecie
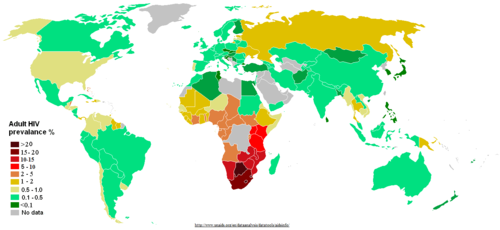
Rozpowszechnienie HIV na świecie, stan na 2011
Według raportu UNAIDS 2016 od początku epidemii, zakażenie HIV stwierdzono u 78 milionów ludzi na całym świecie[3]. W 2015 liczbę osób żyjących z wirusem HIV na świecie oszacowano na 36,7 milionów[3].
| Region świata | Liczba zarażonych HIV |
Nowe zakażenia HIV
(2011) |
Zmarli na AIDS
(>2011) |
Adnotacje |
|---|---|---|---|---|
| Afryka Subsaharyjska | 23.5 mln | 1.8 mln | 1.2 mln | Najbardziej dotknięty epidemią obszar świata; 58% nosicieli wirusa to kobiety. |
|
Afryka Północna/
Bliski Wschód |
300 000 | 37 000 | 23 000 | W obu rejonach w latach 2010-2015 odnotowano 4% wzrost przypadków zakażeń wirusem. |
| Azja Południowa i Południowo-Wschodnia | 4 mln | 280 000 | 250 000 | – |
| Azja Wschodnia | 830 000 | 89 000 | 59 000 | – |
| Ameryka Północna | 1.4 mln | 51 000 | 21 000 | |
| Karaiby | 230 000 | 13 000 | 23 000 | Jeden z najbardziej dotkniętych epidemią regionów świata. W latach 2010-2015 na Karaibach odnotowano 9% wzrost zakażeń wirusem HIV. |
| Ameryka Łacińska | 1.4 mln | 83 000 | 54 000 | – |
|
Europa Wschodnia /
Azja Środkowa |
1.4 mln | 140 000 | 92 000 | Według raportu UNAIDS w 2015 w Rosji, liczbę osób żyjących z HIV oszacowano na 1 mln (w 2014 liczba zakażonych wzrosła o 90 000). |
| Europa Zachodnia i Środkowa | 900 000 | 30 000 | 7 000 | W latach 2010-2015 odnotowano niewielki spadek liczby zakażeń wirusem HIV. |
| Oceania | 53 000 | 2 900 | 1 300 | – |
W Polsce
W Polsce badania epidemiologiczne od 1985 roku prowadzi Państwowy Zakład Higieny. Od 1993 działa Krajowe Centrum ds. AIDS jako agenda Ministerstwa Zdrowia, którego celem głównym jest zapobieganie rozprzestrzenianiu się HIV / AIDS[7].
W 2016 w Polsce zarejestrowano 1270 nowych zakażeń wirusem HIV, najczęstszą drogą zakażenia były kontakty homoseksualne mężczyzn (359 osób), kontakty heteroseksualne (105 osób), iniekcje narkotyków (39 osób), dwa przypadki zakażenia matka - dziecko oraz jeden zakażenia jatrogennego. Przy czym w stwierdzonych nowych zgłoszeniach, 60,2% nie podało prawdopodobnej drogi zakażenia (764 osoby). Do nowych zakażeń wirusem HIV zarówno u kobiet, jak i u mężczyzn, dochodziło najczęściej w wieku 30-39 lat.
Zarejestrowane zakażenia HIV w Polsce
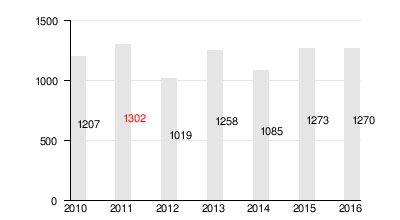
dane: 2010–2016
Łączna liczba zarejestrowanych
| Przedział czasowy od 1985 | do 31 grudnia 2012 | do 31 marca 2015 | do 31 sierpnia 2016 | do 31 sierpnia 2017 |
|---|---|---|---|---|
| Liczba zakażonych HIV | 16 314 | 18 899 | 20 756 | 22 038 |
| Liczba chorych z AIDS | 2 848 | 3 334 | 3 408 | 3 506 |
| Liczba zgonów | 1 185 | 1 296 | 1 348 | 1 374 |
Wykrywanie HIV
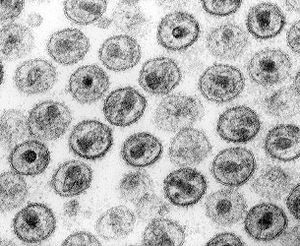
Zdjęcie wirusów HIV-1 wykonane mikroskopem elektronowym.
Schematyczne przedstawienie kluczowych cech strukturalnych HIV-1 wchodzącego do komórek T. Dwa dolne obrazki przedstawiają alternatywne modele wejścia do komórek. Podejrzenie zakażenia wirusem HIV można postawić wyłącznie poprzez wykonanie następujących badań:
- wykrycie swoistych przeciwciał przeciw HIV (tzw. test przesiewowy lub ELISA – najczęściej wykonywany)
- wykrywającego istnienie białek specyficznych dla wirusa we krwi (tzw. test potwierdzający lub western blot – test wykonywany w przypadku dwukrotnego dodatniego wyniku testu wykrywającego przeciwciała przeciw wirusowi celem potwierdzenia zakażenia)
Badanie w kierunku HIV-1 rozpoczyna się wstępnym badaniem przesiewowym metodą immunoenzymatyczną (ELISA), które służy do wykrycia przeciwciał anty-HIV-1. Próbki z brakiem reakcji we wstępnym teście ELISA są uważane za HIV-negatywne, o ile nie wystąpi nowa ekspozycja na zakażonego partnera lub partnera o nieznanym statusie HIV. Próbki, w których test ELISA wyszedł pozytywnie, są sprawdzane podwójnie[13]. Jeśli wynik obu testów jest dodatni, to próbka zostaje określona jako powtarzalnie dodatnia i zostaje poddana badaniom potwierdzającym z użyciem bardziej swoistych testów uzupełniających (np. western blot oraz rzadziej testem immunofluorescencji IFA). Tylko próbki, które powtarzalnie dają reakcję w teście ELISA i wychodzą pozytywnie w IFA lub dają reakcję w western blocie, są uważane za HIV-pozytywne i wskazują na zakażenie HIV. Próbki, które powtarzalnie dają reakcję w teście ELISA, mogą dawać nieokreślone wyniki w western blocie, co może wynikać zarówno z niepełnej odpowiedzi humoralnej u osoby zakażonej, jak i nieswoistych reakcji u osoby niezakażonej[14]. Test IFA nie jest szeroko stosowany, chociaż może potwierdzić zakażenie w takich niejasnych przypadkach. Ogólnie biorąc, druga próbka powinna zostać pobrana po dłużej niż miesiącu i przebadana u osób z nieokreślonym wynikiem w western blocie. W niepewnych sytuacjach w postawieniu rozpoznania mogą pomóc badania w kierunku kwasów nukleinowych wirusa[13].
Wielu ludzi HIV-pozytywnych jest nieświadomych zakażenia wirusem[15]. W Afryce przebadano mniej niż 1% aktywnej seksualnie populacji miejskiej, a procent ten jest jeszcze mniejszy w wypadku populacji wiejskiej[15]. Tylko 0,5% kobiet w ciąży odwiedzających miejskie ośrodki zdrowia zostało przebadane lub uzyskało poradę w tym zakresie[15]. Jeszcze niższy procent dotyczy kobiet odwiedzających ośrodki wiejskie[15]. Dawcy krwi mogą być nieświadomi zakażenia i dlatego ich krew oraz uzyskiwane preparaty krwiopochodne używane w służbie zdrowia i badaniach naukowych są rutynowo badane przesiewowo w kierunku HIV[16].
Zapobieganie zakażeniom HIV
Profilaktyka zakażenia HIV obejmuje unikanie zachowań sprzyjających zakażeniu. Jedną ze strategii profilaktyki jest strategia ABC polegającej na propagowaniu abstynencji, wierności stałym partnerom seksualnym oraz stosowaniu prezerwatyw. Inną płaszczyzna profilaktyki jest promowanie niestosowania narkotyków przyjmowanych dożylnie lub używanie sterylnych igieł i strzykawek[17].
W pewnym stopniu ochroną podczas kontaktu seksualnego przed wirusem HIV i innymi infekcjami przenoszonymi drogą płciową są prezerwatywy[18]. Światowa Organizacja Zdrowia podaje, że: "używanie prezerwatyw chroni przed 80% do 95% zakażeń wirusem HIV, które pojawiłyby się gdyby prezerwatywy nie zostały użyte"[19]. Polskie Krajowe Centrum do spraw AIDS opierając się na innych badaniach podaje, że skuteczność prezerwatyw wynosi 90-95%[17][20]. Susan C Weller i Karen Davis-Beaty, autorki innego dużego przeglądu badań stwierdzają, że skuteczność prezerwatyw wynosi średnio 80%[21]. Używanie środków plemnikobójczych takich jak globulki albo prezerwatyw ze środkiem plemnikobójczym może powodować podrażnienie błony śluzowej pochwy i tym samym ułatwić zakażenie wirusem HIV[17].Prezerwatywy nie eliminują całkowicie ryzyko zakażenia, jednak użycie prezerwatywy zawsze daje większe bezpieczeństwo, niż nieużycie żadnej ochrony[22].
Do grupy zachowań ryzykownych należy np. uprawianie seksu bez zabezpieczenia czy korzystanie z tych samych strzykawek przez różne osoby[19][17][20][21].
Historia, odkrycie i nagroda Nobla
Badania archiwalnych próbek pochodzących od osób zakażonych HIV przeprowadzone w 2016 roku przez zespół Michaela Worobeya i Richarda McKaya wykazały, że na Karaibach epidemia HIV zaczęła szerzyć się w 1967, skąd w 1971 dotarła do Nowego Jorku, a w 1976 do Kalifornii. To w Kalifornii w 1981 po raz pierwszy zaczęto opisywać pacjentów z zespołem określonym później mianem AIDS i to od tego okresu datuje się powszechne w skali świata zainteresowanie tym wirusem i wywoływaną przez niego chorobą[23].
Nie jest pewne, kto jako pierwszy wyizolował wirus HIV. Uznaje się, że był to zespół Luca Montagniera (1983) pracujący w Instytucie Pasteura. W 1984 roku wirus został wyizolowany przez zespół Roberta Gallo w Stanach Zjednoczonych. Wyizolowane wirusy były identyczne i w końcu zostały nazwane HIV. W 1986 roku we Francji wyizolowano drugi typ wirusa (HIV-2), u pacjenta chorego na AIDS i leczącego się w Europie. HIV-2 jest bardziej podobny do SIV (z ang. simian immunodeficiency virus), wirusa atakującego zachodnioafrykańskie małpy mangaby szare Cercocebus atys, niż do HIV-1.
Za odkrycie (wyizolowanie) w 1983 roku wirusa HIV Luc Montagnier wspólnie z Françoise Barré-Sinoussi otrzymali w 2008 Nagrodę Nobla w dziedzinie fizjologii i medycyny.
W lutym 2015 roku podano do publicznej wiadomości, iż na Kubie naukowcy odkryli nowy, agresywny szczep wirusa HIV, stanowiący zmodyfikowaną kombinacje biologiczną trzech różnych wirusów. Nowa odmiana wirusa nie powoduje pierwszych symptomów zakażenia i wywołuje AIDS w ciągu około trzech lat[24][25].
Poszukiwania skutecznej terapii HIV
W badaniu klinicznym badacze za pomocą dawek cytomegalowirusów doprowadzili do poziomu niewykrywalnego ilość wirusa SIV u około połowy poddanych badaniu rezusów[26]. Znany jest też przypadek dwóch amerykańskich dzieci, które zakaziły się wirusem HIV w łonie matki, a u których, dzięki specjalnej terapii, zanotowano zniknięcie wirusa[27][28].
Mity dotyczące HIV
Istnieje mnóstwo mitów na temat sposobu roznoszenia się wirusa oraz przebiegu choroby, oto kilka z nich:
- HIV i AIDS to to samo. HIV jest wirusem i zakażenie nim może wywołać chorobę zespół nabytego niedoboru odporności (AIDS). Zakażenie HIV może wiele lat przebiegać bez objawów klinicznych choroby, a stosowane terapie antyretrowirusowe pozwalają znacznie zahamować rozwój choroby u zakażonych HIV.
- Nie ma ryzyka podczas stosunku płciowego dwóch osób zainfekowanych HIV. Podczas takiego stosunku może dojść do tzw. nadkażenia, superinfekcji, co może znacznie skomplikować i utrudnić terapię antywirusową.
- Infekcje HIV dotyczą tylko homoseksualistów i narkomanów.
- HIV można zakazić się przez ukąszenie komara, wspólne przebywanie w jednym pomieszczeniu, dotyk. Jest to niemożliwe, zostało udowodnione, że żaden owad nie jest w stanie przenosić wirusa HIV[29].
- Kobieta zakażona HIV nie może urodzić zdrowego dziecka. HIV posiada zdolność zakażenia płodu albo zakazić dziecko podczas porodu. Poród przez cesarskie cięcie oraz odpowiednie leki przeciwwirusowe zmniejszają prawdopodobieństwo nawet do 1-2%.
- Można zakazić się przez pocałunek. Może to jednak nastąpić poprzez krew w przypadku ranek na wargach.
- Wirus HIV jest świadomym wytworem człowieka. Wirusy HIV-1 i HIV-2 występują naturalnie w populacjach małp afrykańskich, odpowiednio: szympansów i mangab szarych[30]. Przyjmuje się, że ludzka epidemia powstała w wyniku przeniesienia małpich wirusów do populacji ludzkiej[31].
- Seks z prezerwatywą to seks bezpieczny. Prezerwatywa nie eliminuje całkowicie ryzyka zakażenia, ale je znacznie zmniejsza[32].
źródło: https://pl.wikipedia.org/wiki/Ludzki_wirus_niedoboru_odporno%C5%9Bci