Ospa prawdziwa
Ospa prawdziwa (łac. variola vera), dawna nazwa: czarna ospa (łac. variola nigra) – wirusowa choroba zakaźna o ostrym przebiegu wywoływana przez jedną z dwóch odmian wirusa ospy prawdziwej (variola minor lub variola maior). Okres inkubacji trwa od 7 do 17 dni, średnio 13 dni. Chorobę cechuje śmiertelność u osób szczepionych około 3% (dla najczęściej spotykanej odmiany), a u nieszczepionych średnio 30% (istnieją postacie choroby o śmiertelności szacowanej na 95%).
Ostatni przypadek ospy prawdziwej miał miejsce w 1978, a choroba ta została uznana za eradykowaną w 1980.
Nazwa i postacie
Ospę prawdziwą dzieli się głównie na 2 typy:
- ospę małą (variola minor, alastrim)
- ospę wielką (variola major) – najbardziej zaraźliwa postać
Różnicowanie to opierało się na śmiertelności w czasie epidemii. Obecnie w tym celu można wykorzystać metody wirusologiczne. Na świecie dominowała postać łagodna (klasyczna, 75% przypadków zachorowań). Odmiana ospy zlewającej się (łac. variola confluens) występuje w od 2 do 5% wszystkich przypadków; śmiertelność wynosi tu około 66% u chorych szczepionych i 95% u chorych nieszczepionych; odmiana ospy krwotocznej albo czarnej (łac. variola haemorrhagica s. nigra) występuje w ok. 3% wszystkich przypadków, ma przebieg jeszcze cięższy niż odmiana zlewająca się i kończy się z reguły zgonem, podobnie jak jeszcze rzadsza odmiana nazywana ospową plamicą krwotoczną (łac. purpura haemorrhagica variolosa), w której zgon następuje niezwykle szybko, jeszcze przed wystąpieniem wysypki.
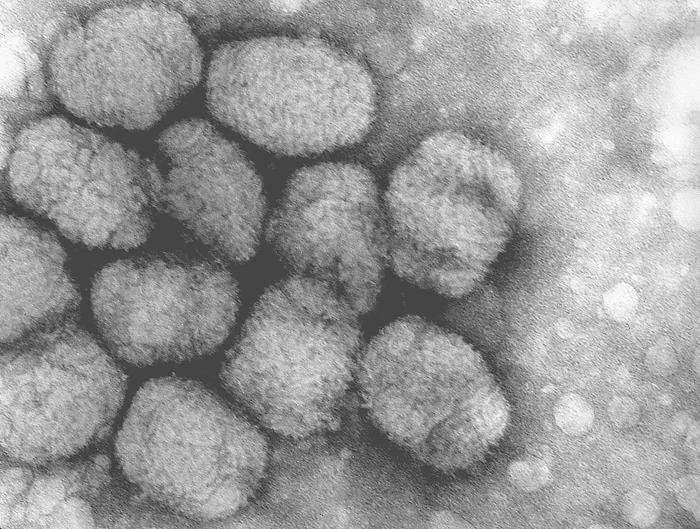
Wirus ospy widoczny w mikroskopie elektronowym
Czynnik etiologiczny
Ospę prawdziwą wywołuje duży dsDNA-wirus z rodziny pokswirusów, rodzaju Orthopoxvirus – wirus ospy prawdziwej (variola virus, VARV). W obrębie rodziny występuje mała różnorodność antygenowa. Nie jest on blisko spokrewniony z wirusem ospy wietrznej.
Droga szerzenia
Rezerwuarem zarazków jest człowiek. Pacjent jest zakaźny od momentu wystąpienia gorączki. Do zakażenia dochodzi różnymi drogami, największe znaczenie ma jednak droga powietrzna kropelkowa. Bezpośredni kontakt ze zmianami na skórze chorego, wydzieliną z pęcherzyków, bielizną pościelową i osobistą, sprzętem medycznym itd. niesie za sobą ryzyko zakażenia. Nauce nie są znane niebędące ludźmi wektory, mogące przenosić wirusa. Największa zapadalność obserwowana była zimą i wiosną z racji wrażliwości aerozolu wirionów w środowisku zewnętrznym na wyższą temperaturę i dużą wilgotność.
Patogeneza, objawy i rozpoznawanie
Po zakażeniu wirusy wędrują do pobliskich węzłów limfatycznych, skąd po 3–4 dniach zakażenie rozszerza się na pozostałe węzły chłonne oraz śledzionę i szpik kostny. Po około 9 dniach od momentu zakażenia pojawiają się początkowe objawy nieswoiste: głównie gorączka, osłabienie i uczucie rozbicia. Wirusy zakażają komórki drobnych naczyń krwionośnych skóry i błon śluzowych. Wtedy do objawów zaliczyć należy także złe samopoczucie, dreszcze, wymioty, ból głowy i pleców. Potem, po 2 lub 3 dniach, pojawia się w jednym „rzucie” charakterystyczna plamkowo-grudkowa wysypka, z czasem przechodząca w pęcherzykową przede wszystkim na twarzy i kończynach. Poprzedzają ją zmiany o podobnym charakterze umiejscowione w błonie śluzowej początkowego fragmentu układu pokarmowego. Po kolejnych 10 dniach pęcherzyki przeradzają się w strupy, które samoistnie odpadają, pozostawiając szpecące blizny.
Powikłania w ospie prawdziwej są stosunkowo rzadkie. Zalicza się do nich ślepotę i zapalenie mózgu[5]. Do śmierci dochodzi zwykle u osób nieszczepionych, w drugim tygodniu od momentu zainfekowania. Nieznany jest przebieg ospy w AIDS.
Postać mała i wielka przebiegają w 90% w sposób typowy, co w okresie przed eradykacją ułatwiało ich poprawne rozpoznanie. Do potwierdzenia rozpoznania wykonywało się hodowle na zarodkach kurzych, obserwację mikroskopową płynu surowiczego z krost (pozwala to określić, czy czynnik etiologiczny ma typowy dla rodziny Poxviridae kształt cegły; tę metodę zastosowano podczas epidemii wrocławskiej). Obecnie rozpoznanie może być trudne. Potencjalnie wykorzystać można hodowle na żywych komórkach lub oznaczanie przeciwciał. Z racji dużej zakaźności tego typu zadania wykonują tylko laboratoria o wysokiej klasie bezpieczeństwa.
Leczenie
Brak swoistej terapii. Szczepienie jest skuteczne także po zakażeniu (do wystąpienia gorączki). Stosowane leczenie objawowe.
Profilaktyka
Kompletny zestaw do szczepienia przeciw ospie prawdziwej: rozcieńczacz (na samej górze), szczepionka Dryvax®, skaryfikator Szczepionka została wynaleziona w 1796 roku (pierwsza szczepionka) przez brytyjskiego lekarza Edwarda Jennera. Była to jedyna szczepionka, w której podawano żywe, w pełni wirulentne wirusy. Nie były to jednak wirusy ospy prawdziwej, lecz wirusy krowianki (CPXV), która u ludzi wywołuje niewielkie objawy. Szczepionka była podawana metodą skaryfikacji: piętnastokrotnie, szybko nakłuwając skórę skaryfikatorem lub igłą uprzednio zanurzonymi w szczepionce. Rankę poszczepienną zaklejało się gazikiem, aby nie dopuścić do zakażenia pozostałych części ciała. Między 4. a 14. dniem po szczepieniu w jego miejscu pojawiały się zmiany w postaci grudek, pęcherzyków i białawych, wklęsłych krost (w tej kolejności). Zazwyczaj okres ten przebiegał z gorączką, rzadko osiągającą 39 °C i więcej oraz powiększeniem regionalnych węzłów chłonnych. Z czasem linia wirusów używana do szczepień zaczęła się wskutek izolacji nieco różnić od dzikiego szczepu CPXV i zaczęto ją oznaczać jako VACV.

Edward Jenner
Szczepienia przeciw ospie prawdziwej nie znajdują się w kalendarzu szczepień obowiązkowych od 1980. W Szwajcarii znajdują się zapasy szczepionek, lecz ich skuteczność po tak długim czasie jest wątpliwa. Osoby, które były szczepione 25 lub więcej lat temu, mają obecnie znikomą odporność.
W Stanach Zjednoczonych po zamachach bronią biologiczną w 2001 roku opracowano na drodze inżynierii genetycznej nowy typ szczepionek przeciw ospie.
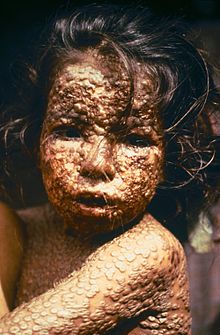
Ospa w Bangladeszu, 1973
Powikłania
Szczepienia przeciw ospie obarczone są pewnym ryzykiem powikłań. W wyniku badań nad kolejnymi szczepami "szczepionkowego" wirusa krowianki stają się one coraz mniejsze. W wyniku powikłań wystąpić może wtórne ropne zapalenie skóry i zmiany w narządach wywołane zakażeniem bakteryjnym, a w ciężkich przypadkach krowianka posocznicowa, zapalenie jąder i mózgu oraz zaburzenia krążenia.
Ospa prawdziwa jako broń biologiczna
Po raz pierwszy wirus ospy prawdziwej zastosowali jako broń biologiczną biali kolonizatorzy Ameryki Północnej w roku 1763 przeciw Indianom atakującym ich w okolicach Fort Pitt; wykorzystali podstęp podrzucając "zagubione" albo "zapomniane" koce i chustki, wcześniej używane przez chorych na tę chorobę. Indianie nie spodziewając się w tym podstępu znalezione koce zanieśli do swoich obozowisk i tam stały się one źródłem dalszych zakażeń.
Ospa prawdziwa należy do grupy chorób mających największe znaczenie jako broń biologiczna z racji:
- śmiertelności (szacuje się[2] ją do kilkudziesięciu procent)
- zaraźliwości (przenosi się z człowieka na człowieka poprzez powietrze, a także pośredni i bezpośredni kontakt)
- braku odporności populacji (nie są prowadzone szczepienia)
- trudności w rozpoznaniu na wczesnym etapie ataku (wpływa na to eradykacja)
- możliwości dezorganizacji służby zdrowia.
- Wiadomo, że ospa prawdziwa znajdowała się w arsenale broni biologicznych ZSRR. Według Kena Alibeka, byłego wicedyrektora Biopreparatu (instytucji zajmującej się w ZSRR badaniami nad taką bronią), wojskowe zapasy wirusa ospy w latach 70. i 80. wynosiły około 20 ton i były składowane w wojskowym kompleksie w Zagorsku.
źródło: https://pl.wikipedia.org/wiki/Ospa_prawdziwa